Кардиомиопатия
Термин «кардиомиопатия» объединяет целый ряд сердечных заболеваний, при которых под влиянием тех или иных причин страдает миокард (мышечная оболочка сердца). И хотя все виды кардиомиопатий врачи достаточно легко отличают от других заболеваний сердечно-сосудистой системы, точные причины развития этой патологии на сегодняшний день не известны.
Формы кардиомиопатий
Кадиомиопатия может быть первичной и вторичной. Вторичная кардиомиопатия – это структурные и функциональные изменения в миокарде, обусловленные каким-либо другим первичным заболеванием:
- Перикардитом;
- Врожденными аномалиями;
- Пороками клапанного аппарата сердца;
- Системными заболеваниями сосудов;
- Артериальной гипертензией и др.
О первичной кардиомиопатии речь идет в тех случаях, когда не удается выявить связь между данной патологией и другим заболеванием.
Причины развития кардиомиопатии у детей достаточно часто установить не удается и им в этих случаях ставится диагноз идиопатической кардиомиопатии.
Также специалисты по клиническому течению выделяют следующие формы кардиомиопатии:
- Гипертрофическая;
- Рестриктивная;
- Дилатационная.
Естественно, что каждый конкретный вид кардиомиопатии имеет свои отличительные особенности, но вместе с тем для всех заболеваний, входящих в эту группу присущи и общие черты:
- Увеличение размеров сердца;
- Признаки воспалительного процесса в миокарде отсутствуют;
- Повышенная склонность к тромбообразованию;
- Развитие сердечной недостаточности устойчивой (резистентной) к проводимой консервативной терапии.
Дальше мы рассмотрим каждый вид кардиомиопатии более подробно. Но сначала поговорим о диагностике данной патологии.
Кардиомиопатии: диагностика
Многие пациенты считают, что главным методом диагностики заболеваний сердца является электрокардиография (ЭКГ). Но в случаи кардиомиопатии ЭКГ не выявляет каких-либо характерных признаков и поэтому данный метод инструментального исследования носит исключительно вспомогательный характер.
Лабораторные исследования также не предоставляют достаточных данных для постановки правильного диагноза при кардиомиопатии.
Ранее для диагностики кардиомиопатии использовалась рентгеноскопия. На рентгенограммах при этой патологии становится хорошо заметной увеличенная сердечная тень. Но для ранней диагностики, когда сердце увеличено еще не значительно рентгенография тоже малопригодна.
В настоящее время самым информативным методом инструментального обследования, позволяющим в 40% случаев поставить правильный диагноз уже при первом обследовании пациента, является ультразвуковая диагностика.
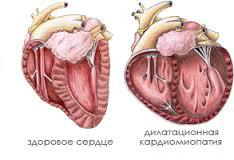 Дилатационная кардиомиопатия
Дилатационная кардиомиопатия
Основными признаками дилатационной кардиомиопатии являются значительное увеличение объема сердечных камер и ухудшение сократительной функции сердечной мышцы.
Причины развития дилатационной кардиомиопатии точно не установлены. Специалисты полагают, что к ее возникновению приводят различные генетические нарушения и именно поэтому заболевание чаще всего диагностируется у детей. Современные исследования позволили выявить, что развития дилатационной кардиомиопии может быть обусловлено нарушениями обмена веществ, иммунными заболеваниями, токсическими и инфекционными агентами.
Лечение дилатационной кардиомиопатии затруднено, так как врачи не знают причину возникновения заболевания, а, следовательно, не могут воздействовать непосредственно на нее, то есть проводить патогенетическое лечение.
Алкогольная кардиомиопатия
Алкогольная кардиомиопатия – это одна из разновидностей дилятационной кардиомиопатии. Причиной ее развития является злоупотребление пациентом алкогольных напитков.
Это очень опасная форма заболевания. Ведь страдающие алкоголизмом люди даже не смотря на запрет врачей продолжают употреблять спиртные напитки, которые негативно влияют не только на миокард, но и на все остальные органы и системы их организма. В итоге около 75% больных с алкогольной кардиомиопатией погибает в течение первых трех лет с момента постановки им этого диагноза.
Дилатационная кардиомиопатия: симптомы
Основными симптомами дилятационной кардиомиопатии является появление и нарастание признаков сердечной недостаточности: быстрая утомляемость, слабость, одышка, синюшность (цианоз) слизистых оболочек и кожных покровов, отеки.
Дилатационная кардиомиопатия: лечение
К сожалению, современная медицина не может избавить пациентов от дилатационной кардиомиопатии. Проводимая терапия заболевания направлена на замедления скорости дальнейшего прогрессирования сердечной недостаточности и профилактику возникновения осложнений.
Для нормализации артериального давления применяют чаще всего ингибиторы АПФ, например, эналаприл. Для улучшения сократительной функции миокарда показано назначение α и β адреноблокаторов. При выраженной сердечной недостаточности, сопровождающейся появлением отеков, назначают мочегонные препараты, отдавая предпочтения калийсберегающим.
При выраженной сердечной недостаточности, обусловленной дилатационной кардиомиопатией, пациенты консультируются трансплантологами на предмет целесообразности хирургического лечения – пересадки донорского сердца.
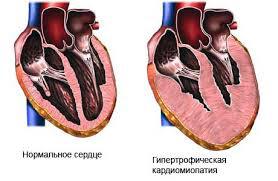 Гипертрофическая кардиомиопатия
Гипертрофическая кардиомиопатия
О гипертрофической форме кардиомиопатии речь идет тогда, когда у пациента в большей степени происходит увеличение толщины мышечных стенок левого желудочка.
Гипертрофическая кардиомиопатия у детей чаще всего обусловлена определенными генетическими дефектами, а у взрослых – воздействием различных внутренних и внешних факторов.
Наиболее характерными симптомами гипертрофической кардиомиопатии являются:
- Нарушения сердечного ритма;
- Обморочные состояния;
- Боли в области сердца;
- Одышка.
Данный вид кардиомиопатии достаточно опасен, так как при нем возможно наступление внезапной остановки смерти, что влечет за собой летальный исход при отсутствии своевременной квалифицированной медицинской помощи. Однако по сравнению с дилатационной кардиомиопатией смертность при этой форме значительно ниже.
Лечение при гипертрофической кардиомиопатии направлено прежде всего на улучшение сократительной функции левого желудочка. Для этого пациенту назначают β адреноблокаторы, антиаритмические лекарственные препараты. При неэффективности медикаментозной терапии показано проведение постоянной электростимуляции сердца – установление искусственного водителя ритма (пейсмекера).
Рестриктивная кардиомиопатия
При рестриктивной кардиомиопатии наблюдается нарушение сократительной функции сердца, обусловленное слабостью стенок его желудочков и предсердий.
Причины возникновения данной формы заболевания выявить практически никогда не удается. Помимо этого, для рестриктивной кардиомиопатии симптомы аналогичны признакам других заболеваний сердечно-сосудистой системы. И поэтому эта патология достаточно сложна в плане правильной и своевременной диагностики.
Больные с рестриктивной кардиомиопатией обычно обращаются к врачу только тогда, когда у них развивается выраженная сердечная недостаточность, то есть на поздних стадиях заболевания. Естественно, что лечение в этом случае становится уже мало эффективным. Поэтому, если у вас появляются отеки и/или одышка при физической активности, вам следует обязательно обратиться за консультацией к кардиологу и пройти необходимое медицинское обследование.
Пересадка сердца при рестриктивной кардиомиопатии в большинстве случаев пациентам не показано. Дело в том, что как уже мы говорили, они слишком поздно обращаются за медицинской помощью и оперативное лечение уже не может устранить серьезные изменения во всех органах и системах, обусловленные сердечной недостаточностью.
Большинство больных погибает в течение пяти лет от постановки им диагноза.
